Medizinische Kosten der ADHS und Versorgungssituation bei Erwachsenen: Ein umfassender Überblick
Inhaltsverzeichnis
- Einleitung
- Hauptbefunde der Studie
- Erwachsene mit ADHS: Ein besonderes Risiko
- Häufige Komorbiditäten und deren Auswirkungen
- Empfehlungen zur Verbesserung der Versorgung
- Versorgungssituation der erwachsenen ADHS-Patienten
- Fazit und Handlungsbedarf
- Quellen
Einleitung
Eine im Jahr 2019 veröffentlichte Studie, durchgeführt von Berit Libutzki und Kollegen und publiziert in European Psychiatry, liefert erstmals umfassende Daten zu den direkten medizinischen Kosten der Aufmerksamkeitsdefizit- / Hyperaktivitätsstörung (ADHS) und deren Begleiterkrankungen in Deutschland. Diese Analyse basiert auf anonymisierten Krankenversicherungsdaten von fast vier Millionen Deutschen und zeigt erhebliche wirtschaftliche Belastungen für das Gesundheitssystem.
Hauptbefunde der Studie
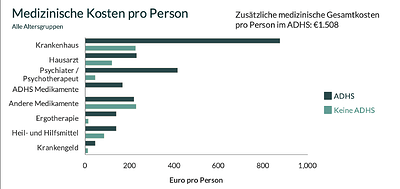
- Jährliche Mehrkosten: Personen mit ADHS verursachen jährlich etwa 1.508 Euro höhere medizinische Kosten im Vergleich zu Personen ohne ADHS.
- Komorbiditäten: Menschen mit ADHS leiden häufig unter zusätzlichen Erkrankungen wie Depressionen, Angststörungen, Substanzmissbrauch und Fettleibigkeit. Diese Komorbiditäten können zusätzliche Kosten von bis zu 2.800 Euro pro Jahr verursachen.
- Kostenverteilung: Die Mehrkosten entstehen hauptsächlich durch Krankenhausaufenthalte und psychiatrische Behandlungen, wobei ADHS-Medikamente nur 11% der zusätzlichen Kosten ausmachen.
Medizinische Kosten pro Person mit und ohne ADHS
Diese Infografik ist lizenziert unter Creative Commons Attribution-ShareAlike 4.0 international by CoCA www.coca-project.eu.
Erwachsene mit ADHS: Ein besonderes Risiko
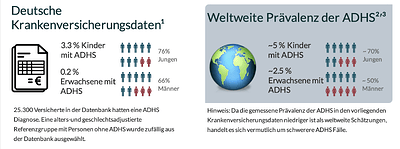
ADHS ist eine Entwicklungsstörung, die in der Regel vor dem 12. Lebensjahr auftritt und bei etwa der Hälfte der Betroffenen bis ins Erwachsenenalter anhält. Die weltweite Prävalenz liegt bei etwa 5% bei Kindern und 2,5% bei Erwachsenen. In den analysierten deutschen Versicherungsdaten ist die Prävalenz bei Erwachsenen jedoch mit nur 0,2% deutlich niedriger, was auf eine erhebliche Unterdiagnostizierung hinweist.
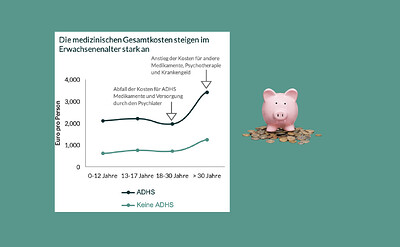
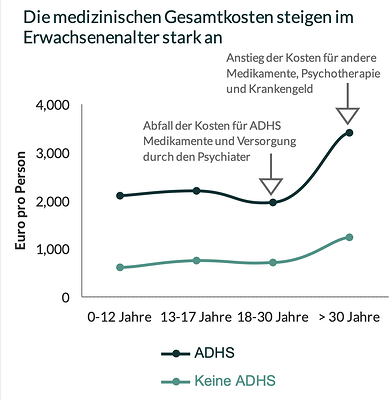
- Geschlechter- und Altersunterschiede: Frauen und Personen über 30 Jahre verursachen höhere medizinische Kosten. Bei Erwachsenen steigen die Kosten für psychiatrische Betreuung und andere Medikamente, während die Ausgaben für ADHS-Medikamente im Vergleich zu Jugendlichen sinken.
- Kostensteigerungen im Erwachsenenalter: Eine Lücke in der Versorgung nach Erreichen der Volljährigkeit könnte zur Entwicklung zusätzlicher Erkrankungen beitragen, was die Kosten weiter erhöht.
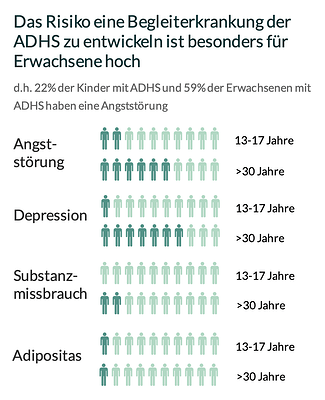
Häufige Komorbiditäten und deren Auswirkungen
Die Studie zeigt, dass zwei Drittel der ADHS-Patienten über 30 Jahre zusätzlich an Depressionen oder Angststörungen leiden, im Vergleich zu nur einem Fünftel der Erwachsenen ohne ADHS. Auch das Risiko für Substanzmissbrauch und Fettleibigkeit ist bei ADHS-Patienten deutlich erhöht.
- Kosten durch Komorbiditäten: Die Mehrkosten dieser zusätzlichen Erkrankungen liegen zwischen 1.420 und 2.715 Euro pro Jahr für Personen mit ADHS.
Risiko von Begleiterkrankungen bei Personen mit und ohne ADHS
Diese Infografik ist lizenziert unter Creative Commons Attribution-ShareAlike 4.0 international by CoCA www.coca-project.eu.
Empfehlungen zur Verbesserung der Versorgung
Die Forscher betonen die Notwendigkeit einer verbesserten Diagnostik und kontinuierlichen psychischen Gesundheitsversorgung über die gesamte Lebensspanne, insbesondere während des Übergangs vom Kindes- ins Erwachsenenalter. Diese Maßnahmen könnten helfen, die Entwicklung von Komorbiditäten zu verhindern und langfristig Kosten zu senken.
Prof. Dr. Andreas Reif vom Universitätsklinikum Frankfurt, Leiter des europäischen Forschungskonsortiums CoCA (Comorbid Conditions of ADHD), betont: „Eine kontinuierliche psychische Gesundheitsvorsorge über die gesamte Lebensspanne ist entscheidend, um die Entwicklung von Begleiterkrankungen und damit verbundene Kosten zu reduzieren.“
Versorgungssituation der erwachsenen ADHS-Patienten
Dr. med. Astrid Neuy-Lobkowicz schreibt dazu: „Trotz einer hohen Prävalenz von 4% der Erwachsenen beschäftigen sich bisher nur wenige Fachärzte mit diesem Krankheitsbild. Das hat zur Folge, dass Betroffene lange Wartezeiten und große Anfahrtswege in Kauf nehmen müssen, um ihr ADHS diagnostizieren und behandeln zu lassen. Viele Psychiater kennen das Krankheitsbild nicht und halten es für eine Modediagnose. So werden zwar die Begleiterkrankungen der ADHS behandelt, aber wertvolle störungsspezifische Therapieansätze nicht genutzt.“
Ursachen für die Versorgungslücke:
-
Unwissen und Skepsis unter Fachärzten:
- Viele Fachärzte, insbesondere Psychiater, haben in ihrer Ausbildung wenig bis gar nichts über ADHS gelernt und halten die Diagnose oft für eine Modeerscheinung.
- Die Behandlung mit Stimulantien, die auf Betäubungsmittelrezept verordnet werden müssen, schürt Ängste und schafft breite Projektionsflächen für diffuse Bedenken. Es besteht Unbehagen, psychische Erkrankungen mit solchen Medikamenten zu behandeln.
-
Vergütung und Anreize:
- Psychiater erhalten meist nicht mehr als 25 Euro pro Quartal und Patient, was keine umfangreiche Diagnostik oder individualisierte medikamentöse Einstellung mit Begleittherapie ermöglicht.
- Psychotherapeuten bekommen etwa 82 Euro pro Stunde, haben jedoch keinen Anreiz, die komplexeren und zeitaufwendigeren ADHS-Fälle zu behandeln. Einfachere Fälle wie Partnerschaftskonflikte oder Depressionen sind weniger anspruchsvoll und für Therapeuten oft lukrativer.
-
Überlastung und Praxisstruktur:
- Niedergelassene Psychotherapeuten und Psychiater haben oft lange Wartelisten und keine Notwendigkeit, sich auf die komplexe Behandlung von ADHS zu spezialisieren.
- Die Behandlung von ADHS-Patienten kann die gesamte Praxisstruktur verändern und das Personal stark belasten, was viele Praxen abschreckt.
Dr. Neuy-Lobkowicz kritisiert die unzureichende Vergütung der Behandlungen: „Es ist untragbar, dass ADHS-Patienten nur unter großen Schwierigkeiten und langen Wartezeiten eine fachärztliche Diagnostik und Behandlung bekommen und dass dieses sehr komplexe Krankheitsbild immer noch nicht ausreichend anerkannt und häufig übersehen wird.“
Fazit und Handlungsbedarf
Diese Studie und das Positionspapier von ADHS Deutschland e.V. liefern wichtige Einblicke in die wirtschaftlichen Auswirkungen von ADHS und deren Begleiterkrankungen in Deutschland. Die Ergebnisse unterstreichen die Notwendigkeit, das Bewusstsein für ADHS bei Erwachsenen zu erhöhen und die psychiatrische Versorgung zu verbessern, um sowohl die Lebensqualität der Betroffenen zu steigern als auch das Gesundheitssystem zu entlasten. Es bedarf eines Umdenkens bei den Kostenträgern, um die Versorgungssituation zu verbessern und die Anerkennung von ADHS als klinisch relevante Erkrankung zu fördern.
Autoren und Institutionen des Positionspapiers
Das Positionspapier wurde im Namen der folgenden Institutionen verfasst:
- ADHS Deutschland e. V.
- Dr. jur. Myriam Bea, Geschäftsführerin, ADHS Deutschland e. V.
- Prof. Dr. Andreas Reif, Universitätsklinikum Frankfurt, CoCA
- Dr. med. Astrid Neuy-Lobkowicz, ADHS-München
Quellen
- Libutzki, B., Ludwig, S., May, M., Jacobsen, R., Reif, A., & Hartman, C. (2019). Direct medical costs of ADHD and its comorbid conditions on basis of claims data analysis. European Psychiatry, 58, 38-44.
- Polanczyk, G., de Lima, M., Horta, B., Biederman, J., & Rohde, L. A. (2017). The worldwide prevalence of ADHD: a systematic review and metaregression analysis. American Journal of Psychiatry, 164(6), 942-948.
- Simon, V., Czobor,
P., Balint, S., Meszaros, A., & Bitter, I. (2009). Prevalence and correlates of adult attention-deficit hyperactivity disorder: meta-analysis. British Journal of Psychiatry, 194, 204-211.
4. Daley, D., Hojberg-Jacobsen, R., Lange, A., Sorensen, A., & Walldorf, J. (2015). Costing adult attention deficit hyperactivity disorder – impact on the individual society. Oxford University Press.
5. Fegert, J. M., Hauth, I., Banaschewski, T., & Freyberger, H. J. (2017). Übergang zwischen Jugend- und Erwachsenenalter: Herausforderung für die Transitionspsychiatrie. Zeitschrift für Kinder- und Jugendpsychiatrie und Psychotherapie, 45(1), 80-85.
6. Bachmann, C., Philipsen, A., & Hoffmann, F. (2017). ADHS in Deutschland: Trends in Diagnose und medikamentöser Therapie. Deutsches Ärzteblatt, 114, 141-148.
https://adhs-muenchen.net/adhs-bei-erwachsenen/versorgungssituation/
https://www.adhs-deutschland.de/medizinischen-kosten-der-adhs-und-der-komorbiditaeten